緊張癥是一種與認知、運動及行為臨床癥狀有關的運動障礙。緊張癥的鑒別診斷包括精神障礙、神經系統疾病。7月的《The Journal of Clinical Psychiatry》上,Toby Winton-Brown等報告了一個病例,患者最初診斷為緊張癥,然而在接受電休克治療(ECT)后病情急劇惡化。結合神經精神病專家意見及臨床、影像學表現,最終診斷為克雅氏病(CJD)。
病例回顧
A先生,61歲,電氣工程師。2014年8月入精神科,主訴為混亂、找詞困難、言語不清、右手笨拙(clumsiness),2周。10年前,患者曾產生妄想,認為妻子有外遇。帕羅西汀、奧氮平治療后,癥狀緩解,但堅持長期服藥后仍未恢復病前工作能力。軀體病史、精神病史簡單,近期無感染性接觸。
A先生被臨時診斷為后循環卒中,入神經內科病房。檢查顯示無局灶異常。腦CT、磁共振成像(MRI)結果均正常。血液檢查,包括病毒感染、甲狀腺激素、維生素及抗神經元抗體均呈陰性。隨即考慮臨時診斷為調整或轉換障礙,出院并轉診至精神科醫生。
患者的妻子留意到,連續兩周A先生病情持續惡化,包括難以溝通及服從命令、呻吟、上肢作態、失用癥。再次入院,但重復實驗室檢查、神經檢查、血液檢查結果仍無異常。基于精神病表現及精神病史,患者被確診為非典型緊張癥復發,接受ECT 4次。隨后持續惡化,出現脫水及心動過速,伴肌陣攣。隨即接受了神經精神病專家意見。
經神經精神病專家對之前MRI掃描中微小異常的綜合分析,提示CJD(圖1A)。A先生持續惡化,肌陣攣及意識模糊更加頻繁。第二次MRI掃描,顯示散在CJD特征表現(圖1C、1D)。腦電圖(EEG)顯示廣泛、無周期性慢波增多,即癇樣放電,腦脊液(CSF)14-3-3蛋白陽性。患者診斷為散發型CJD,出院行姑息治療,4周后死亡。
尸檢證實CJD,大腦、基底節、小腦皮質及腦干切片呈海綿狀腦病、神經元丟失、膠質增生,突觸及局灶均發現片狀朊蛋白顆粒。
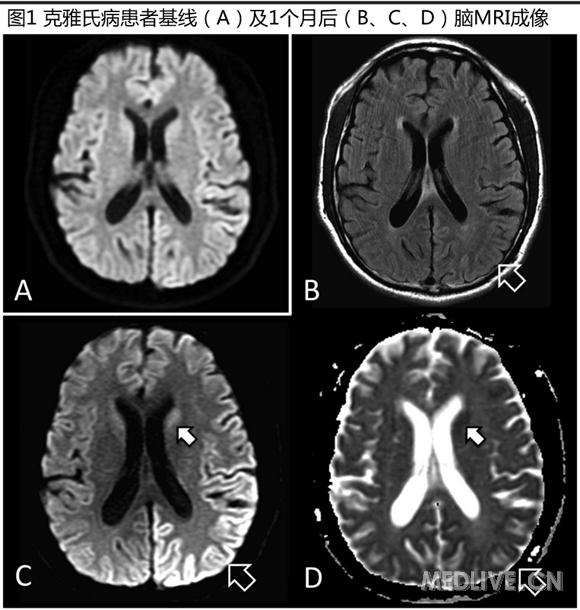
(Winton-BrownT, et al. 2016)
討論
CJD是最常見的朊病毒病,發病率約為1人/每百萬人/每年。90%病例為散發型CJD,10%為家族型,<1%為醫源型或變異型CJD。典型臨床表現為認知迅速惡化,伴肌陣攣。
美國疾病控制和預防中心的散發型CJD(sCJD)疑似診斷標準為:
1、具有快速進行性癡呆;
2、至少具有以下四種臨床表現中的兩種:
肌陣攣、視覺或小腦癥狀、錐體/錐體外系癥狀、無動性緘默
3、以下檢查中至少一種呈陽性:
腦電圖(周期性尖慢復合波)、CSF(14-3-3蛋白)、MRI檢查
對于年輕患者,早期精神癥狀還包括心境障礙、行為障礙或精神病。近期提出的若干新型檢測兼有較高敏感性與特異性,如利用CSF、鼻刷(sCJD)、尿液樣本(變異型CJD),具有良好的應用前景。
CJD的影像學表現,特別是擴散加權成像(DWI)MRI,較EEG與CSF更敏感,可能先于臨床特征如肌陣攣的出現。典型早期表現為基底節、丘腦或大腦皮層(“皮質帶狀征”,圖1)的DWI擴散受限,可能與某些病理因素有關:空泡、朊蛋白積累、反應性膠質細胞增生。隨著疾病發展,變化更加明顯,導致更廣泛的受累及廣泛性萎縮。
總之,本病例患者由于存在精神病史,加之神經系統測試及檢查均正常,最初掩蓋了潛在的診斷。然而快速進行性精神與神經功能惡化特征的存在,提示應考慮CJD診斷,并行EEG、腰椎穿刺及DWI MRI檢查。
文獻索引:Winton-Brown T, et al. A Case of Creutzfeldt-Jakob DiseasePresenting as Catatonia. J Clin Psychiatry. 2016 Jul;77(7):e900-1. doi:10.4088/JCP.15cr09951.